本适合CAR-T细胞治疗的DLBCL患者,若错误接受其他治疗会导致生存期缩短
弥漫性大B细胞淋巴瘤(DLBCL)是一种来源于成熟B细胞的侵袭性肿瘤,是最常见的非霍奇金淋巴瘤(NHL)类型,约占全部NHL的25%-50%[1]。经一线治疗后,仍有30%-40%的DLBCL患者在治疗后出现复发或难治,进展为复发/难治性弥漫性大B细胞淋巴瘤(R/R DLBCL)[2]。近年来,嵌合抗原受体T(CAR-T)细胞疗法已在R/R DLBCL中取得了突破性进展。但在真实世界中,部分患者出现适合但未接受CAR-T细胞治疗的情况。本文报道一篇在2024年美国血液学会(ASH)年会上发布的研究,旨在评估适合但未接受CAR-T细胞治疗对R/R DLBCL患者生存期的影响[3]。
研究背景
一项III期研究,将1线化学免疫治疗早期复发(<12个月)或难治的大B细胞淋巴瘤(LBCL)患者,以1:1比例随机分配接受CAR-T细胞治疗(n=180)或标准治疗(化学免疫治疗,随后对有反应的患者进行大剂量化疗-自体造血干细胞移植 [HDT-ASCT] ,n=179)。研究结果显示,中位随访24.9个月时,CAR-T细胞组和标准治疗组患者的客观缓解率(ORR)分别为83%和50%,完全缓解(CR)率分别为65%和32%,2年总生存期(OS)率为61%和52%。提示对于早期复发/难治性 DLBCL患者, CAR-T细胞疗法比HDT-ASCT疗效更好。根据临床和真实世界研究结果,德国血液学和肿瘤内科学会(DGHO)于2024年修订了其指南(图 1)。
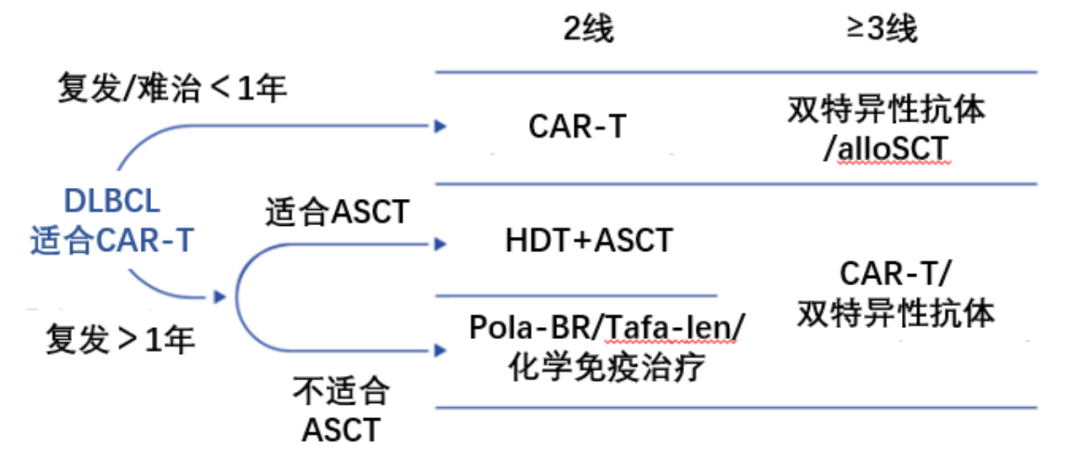
图1 DGHO指南DLBCL患者治疗路径
然而由于对适应症的误解和一些非临床障碍,部分患者可能无法接受CAR-T细胞疗法,甚至错误使用其他治疗方法,这可能会对治疗效果产生不利影响。本研究旨在通过对生存结果进行建模,分析患者遵守或偏离DGHO指南推荐的治疗方案,考察适合CAR-T细胞治疗的患者错误接受其他治疗方案对生存结果的影响。
研究方法
既往曾发表过一个针对患者的离散事件模拟模型,该模型使用参数生存模型来模拟DLBCL患者的一线、二线和三线治疗,并评估了CAR-T细胞疗法的成本效益。现该模型已扩展到四线治疗,并根据DGHO指南进行了调整,以模拟德国R/R DLBCL患者在不同治疗方案下的生存结果。
该研究根据指南,为适合CAR-T细胞治疗的患者模拟了三种治疗方案:
方案1:早期复发/难治患者接受2线CAR-T细胞治疗,如果患者出现疾病进展,则接受3线双特异性抗体治疗。
方案2:晚期复发患者接受2线HDT+ASCT治疗,如果患者出现疾病进展,则接受3线CAR-T细胞治疗。
方案3:不适合ASCT的晚期复发患者接受2线化学免疫治疗,如果患者出现疾病进展,则接受3线CAR-T细胞治疗。
此外,还存在一种情况,即适合CAR-T细胞治疗的患者被错误指导接受其他非CAR-T细胞治疗方案。
模型输入
每种治疗方案的数据来自关键临床试验和真实世界证据。采用经过验证的统计混合治愈模型推断长期疗效。3线治疗疾病进展后的生存期采用ZUMA-1 研究的OS数据建模;适合ASCT 患者的比例由ALYCANTE研究的年龄和合并症阈值决定(ALYCANTE是一项适合CAR-T 细胞但不适合ASCT的R/R LBCL患者接受CAR-T细胞治疗的II期临床研究)。
2线的早期复发/难治与晚期复发患者比例是在每例患者在1线治疗疾病进展时确定的(早期复发/难治<1年,晚期复发>1年)。
根据对50 名医生的126例德国患者的病例审查(2023年1月至9月),患者错误治疗率为21%。初步分析后,在2023年11月至2024年7月期间对 232例德国患者进行了病例审查,错误治疗率为27%。鉴于该参数的不确定性,采用10%、21%、27%和30%的错误治疗率进行敏感性分析。
结果分析
基于德国2191例经1线治疗后疾病复发或难治且适合CAR-T细胞治疗的DLBCL患者,错误治疗率为21%,相当于460例患者被错误指导接受其他非CAR-T细胞治疗方案(图2)。
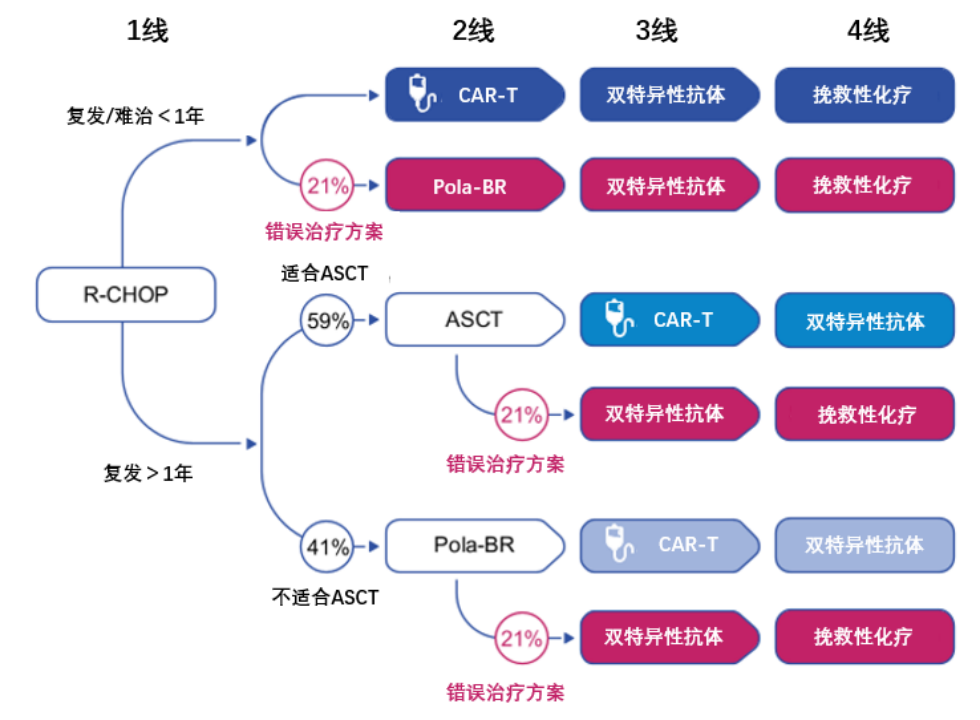
图2 DLBCL患者1-4线的治疗方案
研究结果显示,方案1、方案2、方案3和适合但未接受CAR-T细胞治疗患者的5年OS率分别为52%、57%、48%和34%。以10%、21%、27%和30%的错误治疗率进行敏感性分析,错误治疗患者人数分别为219例、460例、592例和657例,5年死亡人数分别为40例、83例、107例和120例,预期寿命分别减少4个月、8个月、10个月和11个月。
研究结论
模拟模型的结果表明,由于临床和非临床原因使得部分适合CAR-T细胞治疗的患者接受错误治疗方案,从而导致OS降低。尽管临床实践是多变的,指南不一定适合所有患者。相信随着更多的数据积累和研究深入,未来可以更系统地识别适合CAR-T细胞治疗的患者,并优化转诊途径以确保所有符合条件患者都能接受CAR-T细胞治疗,从而获得更长的OS。
免责声明:本资料为专业医学资料,旨在促进医药信息的沟通和交流,仅供医疗卫生专业人士参考;任何处方请参考产品最新详细处方资料。本文件可能包含涉及医学情况、健康及治疗方法的信息。相关信息不得用作诊断或治疗,不能替代专业医学意见。
审批编号:NP-NHL-Axi-Cel-2025.1-22 valid until 2027.1
供稿与审核:临床开发与医学部

